Затемнение в легких — это медицинское явление, которое находит свое отражение на рентгеновских снимках или КТ. Этот термин описывает области, где легочная ткань имеет повышенную плотность, что может свидетельствовать о различных патологических процессах, происходящих в организме. Обнаружение затемнения может стать сигналом для углубленного медицинского обследования, так как оно может указывать на наличие серьезных заболеваний, требующих незамедлительного вмешательства.
Что такое и откуда оно берется?
Затемнение в легких является индикатором наличия патологического процесса, который проявляется изменением плотности тканей. Это изменение становится видимым на рентгеновских снимках или изображениях, полученных с помощью КТ.
Затемнения могут варьироваться по размеру, форме и плотности, и каждая из этих характеристик может давать подсказки о природе заболевания. Например, затемнение, занимающее большую часть легкого, может указывать на крупноочаговую пневмонию, тогда как мелкие, но многочисленные затемнения могут быть признаком метастатического процесса.
Причины, вызывающие затемнение в легких, многочисленны и разнообразны. Их понимание позволяет своевременно идентифицировать опасные состояния и предпринимать необходимые меры.
Рассмотрение наиболее распространенных причин:
- Пневмония занимает первое место среди причин госпитализации больных с респираторными заболеваниями. Бактерии, такие как Streptococcus pneumoniae, чаще всего являются причиной пневмонии. Заболевание сопровождается скоплением экссудата в альвеолах, что приводит к появлению гомогенных затемнений на рентгеновских снимках.
- Туберкулез. В России регистрируется около 80 случаев туберкулеза на 100 тысяч населения, что ставит страну в группу с высокой заболеваемостью. Туберкулезные гранулемы могут приводить к появлению характерных затемнений в верхних долях легких.
- Рак легких. Рак легких остается самым смертельным видом рака, с выживаемостью на 5 лет менее 15%. Опухолевые затемнения могут иметь неровные контуры и варьироваться по плотности, что требует тщательной дифференциальной диагностики.
- Плеврит. Вызывает появление затемнений, часто локализованных в нижних отделах легких. Характерным признаком плеврита является наличие горизонтального уровня жидкости на рентгене, что позволяет его отличить от других патологий.
- Ателектаз. Состояние, при котором часть легкого спадается из-за обструкции дыхательных путей. Ателектаз может быть частичным или полным, приводя к разной степени затемнений на рентгеновских снимках.
Прогноз при затемнении в легких зависит от своевременности диагностики, точности определения причины затемнения и эффективности лечения.
Методы диагностики: как врачи выявляют затемнение в легких
Для определения причины затемнения в легких используется комплексный подход, включающий различные методы диагностики. Каждый из них играет важную роль в выявлении природы патологического процесса и в выборе оптимальной тактики лечения.
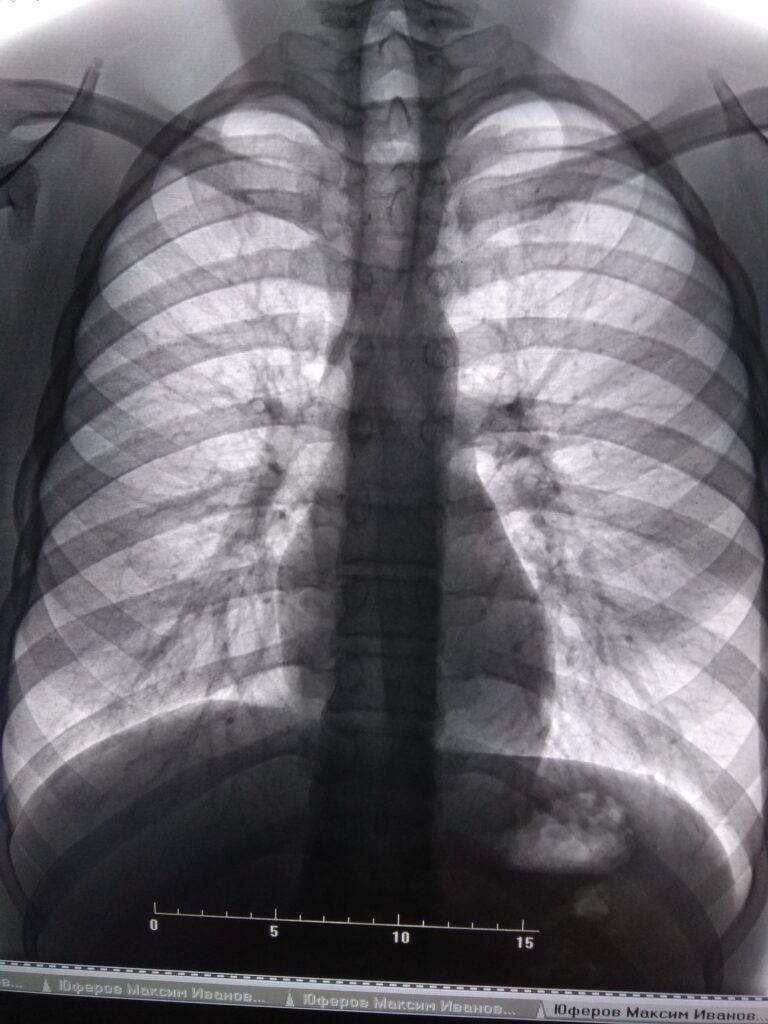
- Рентгенография органов грудной клетки — это основной метод первичной диагностики, позволяющий визуализировать легкие и выявить затемнения. Рентгенограмма может показать локализацию и размер патологического процесса, но не всегда дает полную картину заболевания. В случаях, когда рентгенография недостаточно информативна, используются другие методы визуализации.
- КТ — более точный и информативный метод, который позволяет получить послойные изображения легких и более детально изучить структуру патологического очага. КТ особенно полезна при подозрении на онкологические заболевания, абсцессы, туберкулез, а также при оценке распространенности процесса и его влияния на соседние органы.
- Бронхоскопия — эндоскопический метод исследования, при котором проводится осмотр внутренних поверхностей дыхательных путей с помощью специального инструмента — бронхоскопа. Этот метод позволяет не только визуализировать патологические изменения, но и взять биопсию из подозрительных участков для гистологического исследования, что особенно важно при подозрении на рак легких.
- Пункционная биопсия — инвазивный метод, при котором под контролем УЗИ или КТ проводится забор ткани из патологического очага для дальнейшего морфологического исследования. Этот метод используется, когда другие диагностические методы не позволяют с достаточной точностью установить характер заболевания.
- Лабораторные анализы — анализ крови, мочи и мокроты могут дать важную информацию о наличии воспалительного процесса, инфекционного агента или других патологических изменений. Например, повышение уровня лейкоцитов и СОЭ в крови часто указывает на острый воспалительный процесс, а наличие микобактерий туберкулеза в мокроте подтверждает диагноз туберкулеза.
- ПЭТ-КТ — метод, который применяется для оценки метаболической активности опухолевых очагов. ПЭТ-КТ позволяет выявить даже небольшие метастазы и оценить их активность, что особенно важно при онкологических заболеваниях.
Выбор методов диагностики зависит от клинической картины и предполагаемого диагноза. Комплексное обследование позволяет точно определить причину затемнения и выбрать оптимальную тактику лечения.